Lecture de 8 min
*Ne remplace pas un avis médical.
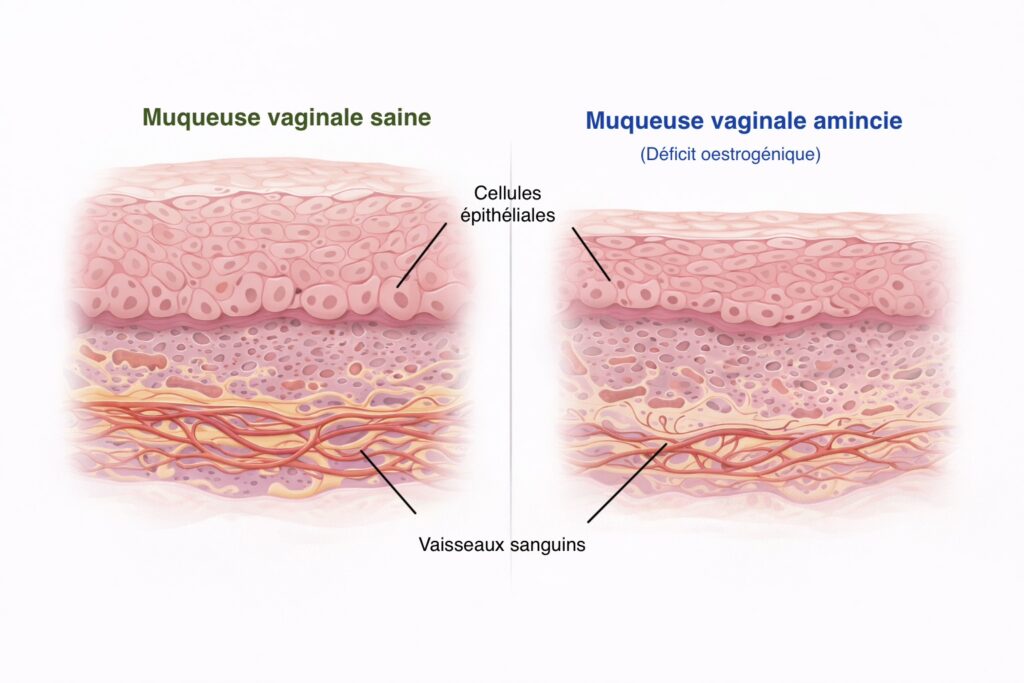
Le syndrome génito-urinaire de la ménopause (SGUM ou SGM) est défini comme un ensemble de symptômes et de signes physiques affectant les organes génitaux et urinaires de la femme ménopausée.
Découvrez des produits pour vous accompagner au quotidien

Annuaire de professionnels


Il résulte d’une diminution des œstrogènes et d’autres stéroïdes sexuels, entraînant des modifications des grandes et petites lèvres, du vestibule vulvaire, du clitoris, du vagin, de l’urètre et de la vessie. Cette baisse d’œstrogène (hypoestrogénie) peut aussi bien résulter d’une ménopause naturelle, chirurgicale, d’un traitement (chimiothérapie, anti-hormonal) ou d’un trouble endocrinien.
Cette carence en œstrogènes entraîne :
Beaucoup de femmes n’osent pas consulter pour le syndrome génito-urinaire de la ménopause, un domaine encore tabou, mais également parce qu’elles identifient ce phénomène comme étant le résultat du vieillissement naturel contre lequel il n’existerait aucune solution efficace. Il faut savoir que le syndrome uro-génital ne s’améliore pas spontanément avec le temps.
Ce syndrome se traduit par de nombreux symptômes qui peuvent être non concomitants :
Cela a des répercussions significatives sur la qualité de vie, la sexualité et la santé urogénitale globale des femmes ménopausées.
Plus de 50% des femmes ménopausées présenteront des symptômes du SGUM à un moment donné de leur vie. Ainsi que près de 50% des personnes affectées par ce syndrome disent avoir réduit ou cessé les rapports sexuels à cause de la douleur.
Le diagnostic du syndrome génito-urinaire de la ménopause repose avant tout sur la clinique :
Aucun test biologique ou d’imagerie médicale n’est requis (sauf si doute sur le diagnostic ou en cas de suspicion de pathologies associées).
L’entretien pour la pose du diagnostic devra être mené dans un climat de confiance et de bienveillance par un gynécologue, votre médecin traitant, un urologue ou bien une sage-femme. Consulter un psychologue ou un sexologue peut vous aider sur le plan relationnel et psychologique.
Des études montrent que la plupart des patientes souhaiteraient aborder ces symptômes mais n’arrivent pas à les évoquer spontanément.
Si vous ressentez des symptômes liés au syndrome génito-urinaire de la ménopause, il est conseillé d’en parler à un professionnel de santé. Certains praticiens sont spécifiquement formés aux troubles sexuels et à la santé sexuelle.
Le traitement du syndrome génito-urinaire de la ménopause a pour objectif de soulager les symptômes pour améliorer la qualité de vie des personnes affectées :
Le collège national des gynécologues et obstétriciens français recommande le respect de règles hygiéno-diététiques fondamentales dans la prise en charge des symptômes de la ménopause pour lutter :
La douleur liée au syndrome génito-urinaire de la ménopause est l’un des symptômes les plus perturbants pour la réalisation de l’acte sexuel. Ces douleurs sont secondaires à l’atrophie vulvo-vaginale, en particulier au manque de lubrification (sécheresse) et/ou à une sténose orificielle. L’utilisation régulière de lubrifiants est donc fortement recommandée. En cas de sténose vulvaire, l’usage de dilatateurs vaginaux peut être préconiser (ne pas hésiter à consulter une sage-femme ou un kinésithérapeute qui pourra vous conseiller sur l’utilisation des dilatateurs vaginaux).
Ce syndrome peut également entraîner un impact psychologique (manque de confiance en soit, dépression…) ainsi que relationnel (diminution voire arrêt des rapports sexuels, insatisfaction du partenaire, séparation…). La communication sera donc primordiale.
En tant que professionnels du bien être intime, notre premier conseil est d’en parler à un professionnel de santé spécialisé dans le domaine de la sexualité. Vous pourrez en trouver dans notre annuaire dédiée en cliquant ici.
Notre objectif et de répondre au mieux aux questions que vous vous posez ainsi que de vous proposer des produits complémentaires les plus adaptées :
– Utiliser des lubrifiants à base d’eau, d’aloé vera ou d’acide hyaluronique. Sous forme de gels ou d’ovules.
– Utiliser des soins lavants doux (voir fiche pratique).
– D’améliorer les préliminaires en utilisant des stimulateurs pour prologer la durée et amplifier le plaisir.
– Éviter les parfums dans la zone intime.
Il est recommandé de consulter dès l’apparition de symptômes comme une sécheresse vaginale, des douleurs lors des rapports sexuels ou des troubles urinaires. Ces symptômes ne sont pas une fatalité et peuvent être pris en charge efficacement par un professionnel de santé.
Oui, le syndrome génito-urinaire de la ménopause peut apparaître avant la ménopause, notamment en cas de baisse hormonale liée à certains traitements (chimiothérapie, hormonothérapie), à une ménopause précoce ou à des troubles endocriniens. On parle alors d’hypoestrogénie, responsable des mêmes symptômes.
Oui, contrairement à certaines idées reçues, le SGUM ne s’améliore généralement pas spontanément. En l’absence de prise en charge, les symptômes peuvent persister, voire s’aggraver, avec un impact croissant sur la qualité de vie, la sexualité et le confort quotidien.
Les lubrifiants permettent de soulager temporairement les symptômes, notamment lors des rapports sexuels, en réduisant la friction et la douleur. Cependant, ils ne traitent pas la cause du SGUM. Dans les formes modérées à sévères, un traitement médical (comme les œstrogènes locaux) est souvent nécessaire.
Oui, le SGUM peut avoir un impact important sur la sexualité en raison des douleurs, de la sécheresse vaginale et de la diminution du plaisir. Cela peut entraîner une baisse du désir, un évitement des rapports et parfois des difficultés relationnelles. Une prise en charge globale, incluant la communication et éventuellement un accompagnement, est souvent bénéfique.
Si vous ressentez des signes du syndrome génito-urinaire de la ménopause et que cela pèse sur votre bien-être ou votre relation avec votre/vos partenaire(s), sachez que vous n’êtes pas seul. Des professionnels de santé spécialisés peuvent vous accompagner (voir notre annuaire gratuit). Des solutions existent, en discuter est un premier pas essentiel.
Bien que cet article soit fondé sur des données issues de la littérature scientifique, il ne possède pas de valeur scientifique propre. Il vise avant tout à rendre ces informations claires et accessibles au plus grand nombre. Il ne se substitue en aucun cas à l’avis d’un médecin, seul habilité à poser un diagnostic.
